- 註冊時間
- 2005-8-10
- 最後登錄
- 2024-11-14
- 主題
- 查看
- 積分
- 22547
- 閱讀權限
- 130
- 文章
- 36385
- 相冊
- 0
- 日誌
- 0
   





狀態︰
在線上 
|
健康醫療網/記者黃心瑩報導

發炎性腸道疾病的發生原因不明,可能與基因缺陷、不當使用藥物有關
動不動就想跑廁所、經常腹瀉,甚至一進辦公室、學校,都還沒坐到椅子就先坐到馬桶上,這些症狀聽起來很像腸躁症,但事實上極有可能是「發炎性腸道疾病」。
中山醫學大學附設醫院肝病防治中心主任林敬斌表示,這兩種疾病症狀雷同,但若未鑑別診斷與治療,後果可是大相逕庭,尤其發炎性腸道疾病可能會造成肛門膿瘍、肛門瘻管、腸道狹窄,需要開刀治療,還可能大幅提升罹患腸癌的機率。
腸道發炎致關節、皮膚、關節有問題 提高腸癌機率
發炎性腸道疾病(Inflammatory bowel disease,IBD)分為潰瘍性結腸炎與克隆氏症,屬於免疫失調疾病。林敬斌主任表示,在台灣,潰瘍性結腸炎盛行率高於克隆氏症,好發於20多歲年輕人,男性機率高於女性,且值得注意的是,每年都會增加4.8%病患,有增加的趨勢。
發炎性腸道疾病的發生原因不明,可能與基因缺陷、不當使用藥物有關,林敬斌主任認為,與飲食西化導致腸道菌相失調也有關。若未及時診治,還會附帶引起全身性反應,除了肛門瘻管、肛門膿瘍、腸道狹窄等腸道症狀之外,皮膚、關節、眼睛也可能出現合併症。
特別的是,由於腸道慢性發炎,容易導致黏膜變性,增加罹患大腸癌的機率,尤其罹病時間越長、腸道侵犯越多、合併症多者,腸癌風險更高。
雖然同屬發炎性腸道疾病,克隆氏症與潰瘍性結腸炎仍有不同,林敬斌主任進一步解釋,潰瘍性結腸炎發作侷限於直腸大腸段;克隆氏症則是全腸道(大、小腸)都會侵犯,發生併發症的機率較高,需要腸道整形手術機會高。
生物製劑持續緩解症狀 助黏膜癒合降低手術風險
中重度發炎性腸道疾病病友,由於需經常跑廁所,嚴重影響生活品質,工作、交友、心情都會受打擊。幸好針對發炎性腸道疾病的治療藥物越來越多元,從傳統抗發炎藥物到類固醇、免疫調節劑、免疫抑制劑等,還有較新的生物製劑,且健保多數都有給付,可以幫助病友治療達標,亦即持續緩解症狀,影像與病理學檢查顯示黏膜癒合,手術、住院與復發機率降低,有機會減少或停用類固醇,病友也能擁有正常的生活。
其中,針對較嚴重、預後差的潰瘍性結腸炎病友,國際治療指引建議採取倒金字塔方式,一開始就先以生物製劑治療。目前臨床可用的生物製劑種類多,包含半個月、一個月、三個月一針等不同施打頻率;皮下注射與靜脈注射等不同施打方式;也有針對不同發炎細胞激素作用的不同機轉藥物,醫師會根據病患病況、生活習慣職業與療效而調整藥物。
然而囿於健保資源,林敬斌主任坦言,目前中重度發炎性腸道疾病病友使用傳統藥物的療效反應不佳,導致病情反覆發作,或對傳統藥物無法耐受時,才能使用生物製劑。
健保停藥期間復發率高 醫籲延長生物製劑給付時間
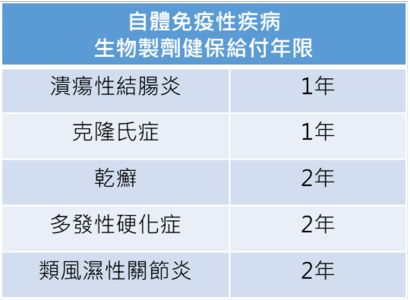
健保針對中重度發炎性腸道疾病病友給付生物製劑,實屬一大德政,然而對比其他乾癬、類風濕性關節炎等自體免疫疾病、使用年限為2年,發炎性腸道疾病的患者處在劣勢。林敬斌主任指出,發炎性腸道疾病使用生物製劑僅給付1年,時間到,無論症狀輕重都必須停藥,很多病患反而在這段停藥時間復發,甚至不得不加重使用類固醇,影響病況長期的穩控性,呼籲政府能再多給病友一些關懷與幫助。
林敬斌主任更分享,曾遇過一位病友,原本有嚴重的腸道潰瘍與關節炎症狀,持續在風濕免疫科治療,但因為腸道出血太嚴重,轉至門診治療,後來還出現肛門膿瘍、瘻管症狀,便使用生物製劑治療,治療兩年後病情已穩定,生活也步上軌道。該病友曾因出門就得找廁所而足不出戶,到現在不但願意出門,還想去當志工照顧長輩,轉變之大讓醫護人員都感到非常欣慰。
民眾若有反覆性腹瀉、有便意卻便秘等異常排便狀況,林敬斌主任建議應就醫檢查,只要進行鈣衛蛋白檢查、膠囊內視鏡進行全腸道的影像學檢查,便可找出是否為發炎性腸道疾病。一旦確診發炎性腸道疾病也不用怕,隨著醫藥進步,目前有很多藥物可幫助降低發炎、穩控疾病,實現腸道黏膜的目標。 |
|

